

流産について
流産について
赤ちゃんが子宮の外で生きることができない妊娠22週未満のうちに、何らかの理由によって妊娠が中断されることを流産と言います。
妊娠が発覚した人のうちおよそ15%が流産すると言われており、意外と身近な出来事なのです。
ほとんどが早期流産と言われる妊娠12週未満の流産で、原因はさまざまですが、染色体異常によるものが多いです。
また、35歳を超えた出産は流産のリスクが高まるとされています。
流産は大きく分けて「進行流産」「稽留(けいりゅう)流産」「切迫流産」の3種類があります。
- 進行流産
子宮内の内容物が外に出てきている状態です。進行度によって「完全流産」と「不全流産」に分けられます。
完全流産の場合、経過観察をして子宮内容物が自然に排出されるのを待ち、不全流産の場合は子宮内容除去手術(MVA)を行います。 - 稽留流産
胎児が子宮内で亡くなっているが、腹痛・出血等の自覚症状が現れていない状態です。
自覚症状がないため、婦人科での診察で発覚し、こちらも経過観察か子宮内容除去手術(MVA)を行います。 - 切迫流産
胎児は生きているが流産の危険性が非常に高い状態です。胎児が生きているため妊娠継続できる可能性があります。
有効な対処法はなく、ほとんどが経過観察とされるため安静に過ごすことが大切です。
流産の頻度
流産が起こる可能性は妊娠した人の中でおよそ15~20%とされ、6人に1人の方が流産経験者と言われています。妊娠に気付く前に流産をしてしまっているケースもあります。
妊娠12週目までに流産する確率は85%程度と非常に高く、妊娠初期は注意が必要です。
流産を数回繰り返す方もいます。
流産を3回以上繰り返す方は以下の疾患である可能性があります。
一度病院で検査して原因を究明することで次回の妊娠につなげられます。
- 抗リン脂質抗体症候群
- 子宮腫瘍・子宮奇形(子宮形成不全)
- 甲状腺機能の異常
- 黄体機能不全
- 血液凝固系の異常
- 女性の染色体疾患(パートナーも含む)
- 染色体異常疾患(構造異常・数的異常)
- 遺伝子異常(単一遺伝子疾患・多因子遺伝子疾患)
ハイリスク妊娠とは
- 15歳以下の若年妊娠や、35歳以上の高齢妊娠
- 初産婦である
- 妊婦の身長が150㎝未満である
- BMI値が25以上である
- 高血圧である
- 心疾患がある
- 内分泌疾患がある
- 糖尿病である
- 早産・死産・流産の経験がある
上記に当てはまる方は要注意です。
流産を15~20%の方が経験するとされていますが、特に流産を3回以上経験する方(習慣流産)はわずか1%のみです。
子宮の形に異常があったり、染色体異常などが原因とされており、専門的な検査で原因究明することが大切になります。
流産の原因
原因のほとんどが染色体異常とされています。
染色体異常とは、染色体の数や構造に異常が起こることで生じる病気です。
染色体異常のある胎児が流産せずに生まれてきた場合、ダウン症やターナー症候群といった病気を発症することがあります。
染色体異常は偶発的に発生したり、親からの遺伝、抗がん剤や放射線など、様々な原因によって生じます。
流産の症状
流産の症状として多く見られるのが腹痛や出血です。
子宮は筋肉でできており、胎児の成長に合わせて伸縮するようになっています。そのため、何らかの原因によって筋肉の緊張が起こると生理痛のような腹痛を感じることがあります。
ただし、子宮の伸縮による腹痛はよく起こるため、心配しすぎることはありません。
同様に、妊娠中に出血をすることはありますが、ほとんどの場合自然に止血するため問題はありません。
耐えられない痛みを感じたり、症状が続くようであればすぐに医師に相談しましょう。
流産の診断
流産は血液検査、内診、超音波検査をして診断します。
血液検査でまずは感染症が発生していないか、そもそも妊娠しているかどうかなどを確認します。
細菌感染が原因で流産や、流産に似たような症状が見られることがあり、その場合には膣細菌培養検査が行われることもあります。
超音波検査では胎児がまだ子宮内にいるか、心臓は動いているか、胎児の大きさはどのくらいかなど、子宮内の状態を確認します。
流産後の注意点
流産で最も多いのが妊娠初期の6~9週目に起こる稽留流産です。
子宮内に胎児や胎盤が取り残されるため、掻爬(ソウハ)法という子宮内を掻き出す手術を行います。そのため子宮内の回復を待つのが理想です。
流産や中絶手術後、3ヶ月は避妊するようにしましょう。
自然流産後は出血があったり、子宮収縮による腹痛があることがあります。
可能であれば流産後3日は安静にしましょう。
また、流産のあとはうつ病になる方がいらっしゃいます。ストレスをためないようにすることも大切です。
流産後はおよそ2~3ヶ月で生理が再開します。
性行為は出血がなくなり体調に問題が無ければ再開しても良いですが、感染症にかかりやすい状態であることや、手術後3ヶ月は妊娠を避けたいため、コンドームの使用を心掛けましょう。
NIPT(新型出生前診断)とは
NIPTとは、Non-Invasive Prenatal genetic Testingの略称で、妊娠10週以降に任意で行えるスクリーニング検査のことで、母体からの血液検査にて検査を行います。この検査では胎児がダウン症であるかなど、染色体異常を発見することができます。
NIPTは確定的な診断をするわけではなく、病気である可能性を選別する検査であるため正確性にはややかけますが、リスクが高いと結果が出た場合は精密検査を受けることも可能です。
精密検査には羊水検査や絨毛検査があり、羊水検査は妊婦のおへそ下に針をさして羊水を採取するためリスクがあります。
また、羊水検査は子宮が大きくないと針をさせないため妊娠15週以降の受診となります。
早期に異常がないか確認されたい方はNIPTを受けることをおすすめします。
中絶について
中絶の当院の考え方や、リスク・手術可能な妊娠周期などについてご説明いたします。
妊娠について
妊娠した身体の注意点や、妊娠検査薬・避妊などについてご説明いたします。


「一人で悩まずにご相談ください。」
平成25年3月 近畿大学医学部卒業。平成26年4月から済生会茨木病院にて内科、外科全般の研修を行う。平成28年4月より三木山陽病院にて消化器、糖尿病内科を中心に、内視鏡から内科全般にわたり研鑽を積みながら勤務。「何でも診る」をモットーに掲げる病院での勤務の中で、働き世代の忙しい方が通いやすいクリニックを目指し、令和2年9月西梅田シティクリニック開設。
このサイトは、医療法人星敬会 理事 赤松敬之医師によって監修されています。


「一人で悩まずにご相談ください。」
平成25年3月 近畿大学医学部卒業。平成26年4月から済生会茨木病院にて内科、外科全般の研修を行う。平成28年4月より三木山陽病院にて消化器、糖尿病内科を中心に、内視鏡から内科全般にわたり研鑽を積みながら勤務。「何でも診る」をモットーに掲げる病院での勤務の中で、働き世代の忙しい方が通いやすいクリニックを目指し、令和2年9月西梅田シティクリニック開設。
このサイトは、医療法人星敬会 理事 赤松敬之医師によって監修されています。
ご予約について
当院は妊娠10週未満のみ対応可能です。
ご了承いただきお問い合わせいただきますようよろしくお願いいたします。
お電話でのお問い合わせ

LINEでのご相談

アクセス
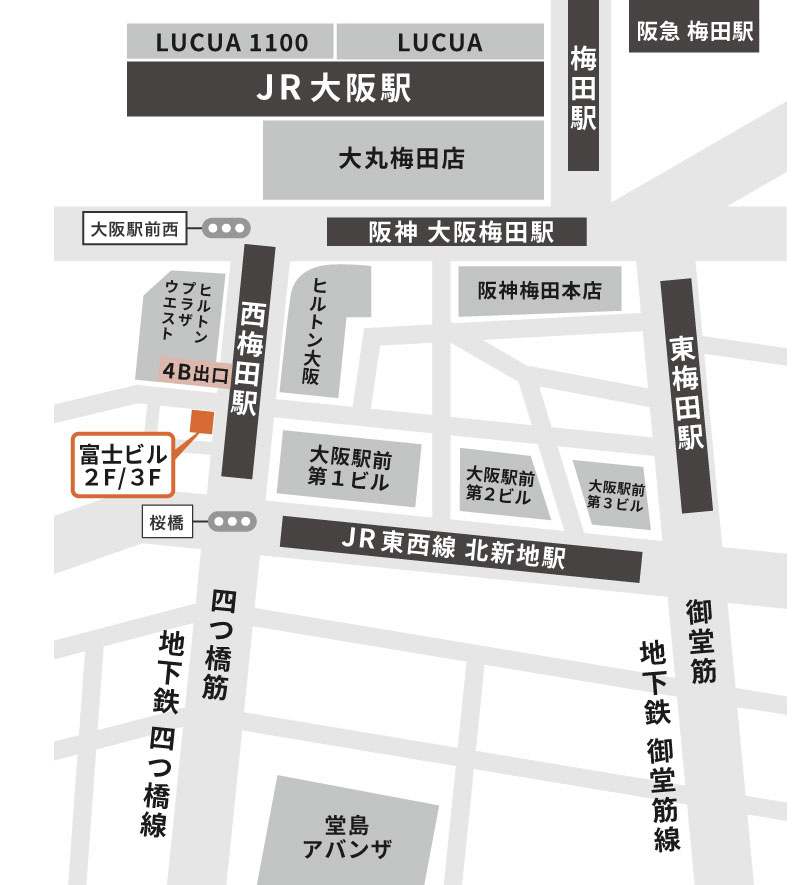
◾️JRでお越しの方
「新大阪駅」~「大阪駅」 約5分
「京都駅」~「大阪駅」 約30分
「神戸駅」~「大阪駅」 約20分
「大阪駅」より徒歩2分
「北新地駅」より徒歩2分
◾️阪神電車でお越しの方
「大阪梅田駅」より徒歩1分
◾️阪急電車でお越しの方
「大阪梅田駅」より徒歩7分
◾️地下鉄でお越しの方
大阪メトロ四つ橋線「西梅田駅」より徒歩1分
大阪メトロ御堂筋線「梅田駅」より徒歩5分
◾️JRでお越しの方
「新大阪駅」~「大阪駅」 約5分
「京都駅」~「大阪駅」 約30分
「神戸駅」~「大阪駅」 約20分
「大阪駅」より徒歩2分
「北新地駅」より徒歩2分
◾️阪神電車でお越しの方
「大阪梅田駅」より徒歩1分
◾️阪急電車でお越しの方
「大阪梅田駅」より徒歩7分
◾️地下鉄でお越しの方
大阪メトロ四つ橋線「西梅田駅」より徒歩1分
大阪メトロ御堂筋線「梅田駅」より徒歩5分
西梅田シティクリニック
〒530-0001
大阪府大阪市北区梅田2丁目1番18号 富士ビル2階・3階
(大阪メトロ四ツ橋線4B出口すぐ)
2階:健診センター
3階:内科外来
大阪駅前、JR・大阪メトロ・阪神・阪急各線からすぐ
大阪駅前ヒルトンホテル、ヒルトンプラザウエストの横
四ツ橋通り沿いの1Fがファミリーマートさん、大黒屋さんのビルです。

